Ревмокардит – это одно из проявлений ревматической лихорадки. Болезнь поражает сердце и носит инфекционно-аллергический характер.
Здравствуйте, уважаемые читатели блога zdoroviedam.ru!
Относится ревматическая лихорадка к аутоиммунным заболеваниям, а развивается, как осложнение заражения бета-гемолитическим стрептококком.
Содержание статьи
Ревматическая лихорадка возникает, когда болезнетворные бактерии стрептококки проникают в кровь и запускают цепочку иммунных реакций.
Бактериальная стрептококковая инфекция чаще всего поражает небные миндалины. Бактерии вызывают ангину, скарлатину, фарингит.
Иммунная система вырабатывает против стрептококковой инфекции антитела, нейтрализуя вредное действие бактерий.
У большинства людей, переболевших стрептококковой инфекцией, после выздоровления иммунная система сохраняет память об агрессоре в виде специальных клеток памяти, готовых к выработке защитных антител при повторной встрече с агрессором.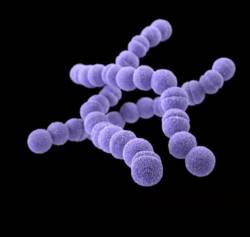
Но у 3% больных из-за особенностей иммунитета в крови образуются антитела, способные повреждать не только клеточные стенки стрептококка, но и клетки собственного организма.
Такие антитела, способные разрушать собственные ткани, называют аутоантителами.
Аутоантитела, вызванные гемолитическим стрептококком, разрушают соединительную ткань суставов, сердца, кожные покровы.
Атаки аутоантител могут развиваться изолированно, в каком-то единичном органе, но способны протекать одновременно с поражением сердца, кожи, нескольких суставов.
Наиболее тяжелой патологией из всех проявлений ревматической лихорадки является ревмокардит.
Вызывается болезнь разрушающим действием аутоантител на клетки сердечной мышцы.
В состав рабочей клетки сердца (кардиомиоцита) входит белок, присутствующий в мембране бета-стрептококка.
Кроме того, бактерии вырабатывают особые ферменты, направленно разрушающие клеточные мембраны соединительной ткани сердца.
Если ревматическая лихорадка развивается впервые, то патологический процесс в сердце наблюдается у взрослых в 93% случаев, в 83% случаев – у детей.
Когда инфицирование стрептококками повторяется или обостряется хроническая форма болезни, поражение миокарда отмечается у 100% больных.
Болезнь развивается 2 месяца, проходя 4 стадии:
* дезорганизация соединительной ткани обратимая (мукоидное набухание);
* необратимая дезорганизация, идущая с образованием фибрина (фибриноидное набухание);
* формирование ревматической гранулемы;
* склерозирование ткани с полной необратимой потерей способности к сокращению.
В зависимости от характера инфекции различают первичный и возвратный ревмокардит.
Болезнь может протекать с различной степенью тяжести. Выделяют 3 степени ревмокардита:
1. Начальная легкая стадия (шум в сердце).
2. Средняя степень (шум и увеличение размеров сердечка).
3. Тяжелая степень болезни, которая протекает с недостаточностью кровообращения.
Характер протекания сердечной патологии зависит от локализации воспалительного процесса.
Бета-стрептококк способен поражать все оболочки сердца. Внутренняя оболочка (эндокард), выстилающая камеры сердца, поражается во всех случаях ревмокардита.
Если инфекция не распространяется на мышечный слой (миокард) и околосердечную сумку (перикард), то болезнь протекает с легкой или умеренной степенью тяжести.
Самые тяжелые осложнения ревмокардита отмечаются при вовлечении в воспалительный процесс мышечного сердечного слоя, осуществляющего основную сократительную работу.
Тяжелая форма ревмокардита бывает:
* очаговой (возникают гранулемы на стенках клапана и задней стенке сердца, нарушается проведение импульса на отдельных участках миокарда);
* диффузной (отмирает участок миокарда, развивается отек),
В медицинской практике различают ревмокардит:
* острый (длится 2 недели);
* подострый (симптомы носят менее выраженный характер, чем при острой форме);
* затяжной (продолжается более 6 месяцев);
* рецидивирующий (периодически возникают обострения болезни);
* скрытый (латентный).
Для скрытой формы ревмокардита типично прогрессирование порока сердца без выраженных клинических симптомов.
Высокий риск летального исхода существует при диффузной форме ревмокардита.
Для кого эта статья?
Опасность ревмокардита носит наследственный характер, так как вызывается генными мутациями В-лимфоцитов, передающимися по наследству.
Если в семье есть хотя бы один случай заболевания ревматизмом, то все родственники входят в группу риска.
Среди деток заболевают в 2 раза чаще девочки, чем мальчики.
Чтобы возникла ревматическая атака в ответ на заражение бактерией, в организме уже должны присутствовать антитела к ней.
При повторном заражении организм обладает повышенной чувствительностью к стрептококкам. Т-лимфоциты сразу начинают уничтожать, как патогенные бактерии, так и собственные клетки сердца.
Причины ревмокардита
Причиной возникновения ревмокардита служит инфицирование лор-органов.
Бета-гемолитический стрептококк поражает ткани носоглотки и ротоглотки, вызывая:
* ангину (острый тонзиллит);
* хронический тонзиллит;
* фарингит;
* гайморит;
* отит.
Причиной ревмокардита может стать кариес, а предпосылками к развитию болезни являются переохлаждение, ослабление иммунитета, нехватка витаминов и питательных веществ в питании.
Проникая с кровотоком в сердце, бактерии осаждаются на створках клапанов сердца и аорты, вызывая воспаление.
Воспалительный процесс приводит к замещению функциональной ткани соединительной, утолщению и деформации створок клапанов.
Воспалительные изменения клапанов ухудшают их функциональность, снижают пропускную способность, что нарушает кровообращение.
Дополнительную информацию о болезнях сердца прочтите здесь.
Симптомы ревмокардита
Предположить ревматическую атаку можно, если после тонзиллита вдруг возникает ухудшение самочувствия.
Обычно состояние больного ухудшается незначительно, из-за чего нередко остается поначалу незамеченным.
Признаки ревмокардита изменяются в зависимости от стадии патологии.
На стадии легкой формы ревмокардита никаких внешних проявлений может не обнаруживаться.
Могут отмечаться на ранней стадии:
* быстрая утомляемость;
* небольшое повышение температуры;
* усиление потоотделения.
Примерно спустя 7 дней при ревмокардите отмечается появление неблагополучия со стороны сердца.
Болезнь проявляет себя шумом при работе сердца, который обнаруживается при прослушивании сердечка во время врачебного осмотра.
На стадии ревмокардита средней тяжести, когда камеры сердца увеличиваются, возникают начальные внешние симптомы болезни.
Проявляются симптомы ревмокардита с полной силой на 3 стадии заболевания. Они заключаются в формировании у больного:
* одышки;
* отека стоп, голеней;
* увеличения печени;
* хрипов при дыхании;
* сердцебиения;
* расширенных шейных вен.
При отсутствии своевременного лечения болезнь приводит к формированию порока сердца.
При правильном лечении с ревмокардитом удается справиться за 2 месяца.
Диагностика ревмокардита
Диагностические исследования при подозрении на ревмокардит включают обязательный осмотр больного и сбор анамнеза.
Предположить развитие ревматической атаки можно в том случае, если, кроме ухудшения самочувствия после перенесенной бактериальной ангины, у больного есть в семье больные ревматизмом.
Характерными признаками сердечной патологии служит появление дополнительных тонов в работе сердца, шума трения перикарда, аритмии.
Лабораторная диагностика выявляет воспалительный процесс в сердце. В анализе крови обнаруживается увеличение количества нейтрофилов, повышение скорости оседания эритроцитов и повышение С-реактивного белка.
Электрокардиограмма показывает нарушение проводимости импульса в миокарде. На графике ЭКГ патологические изменения при ревмокардите проявляются:
* длинным отрезком PQ;
* урежением частоты пульса;
* учащением пульса;
* сердечными блокадами;
* экстрасистолией.
Используя эхокардиографию, при ревмокардите выявляют степень деформации створок сердечных клапанов, изменение объема сердечных камер.
Эхо-КГ позволяет оценить, насколько уменьшилась фракция выброса, появляется ли в полости перикарда (околосердечной сумки) жидкость.
Лечение ревмокардита
При лечении ревмокардита сердца больному назначается постельный режим.
Обязателен прием антибактериальных и противовоспалительных препаратов. Из антибиотиков применяют пенициллин и бициллин.
При непереносимости пенициллина больному назначается эритромицин.
Против воспаления назначают салицилат натрия, аспирин.
При тяжелой степени ревмокардита используют наиболее действенные противовоспалительные средства. К ним относятся гормональные глюкокортикостероидные препараты Преднизолон, Дексаметазон.
Чтобы уменьшить аллергическую настроенность организма, назначают димедрол, как сильное антигистаминное средство.
Если болезнь осложняется сердечной недостаточностью, для поддержания сердечка назначают кофеин, глюкозу, аскорбиновую кислоту.
Больному выписывают мочегонные препараты, а чтобы улучшить самочувствие и повысить активность иммунной системы, больному дают витамины.
После выздоровления рекомендуются физиотерапевтические процедуры:
* грязевые ванны;
* электромагнитные волны;
* массаж;
* электрофорез;
* облучение ультрафиолетом.
Если медикаментозная терапия оказалась недостаточно эффективной, и порок сердца продолжает прогрессировать, назначается хирургическое лечение.
Для восстановление функции клапанного аппарата сердца проводят эндоскопическую операцию вальвулопластики.
Питание при ревмокардите
Диета при ревмокардите основана на диетическом столе 10 (а) по Певзнеру. Придерживаться строгого соблюдения диеты рекомендуют 1-2 недели.
Общая калорийность рациона на начальном этапе лечения, когда больной находится на постельном режиме, понижается до 1800 ккал.
Уменьшение калоража происходит за счет уменьшения в рационе количества углеводов, ограничения белка.
Это способствует снижению аллергической настроенности организма и уменьшению воспалительных проявлений.
Белка и жиров в питании не должно быть больше 70 г. Количество углеводов в острый период составляет 200 г.
Исключают конфеты, варенье, мед. Вместо быстрых рафинированных углеводов рекомендуется употреблять ягоды, фрукты, салаты из сырых овощей.
Чтобы устранить задержку жидкости в организме, возникающую в результате нарушения кровообращения, ограничивают прием жидкости и соли.
Свободной жидкости в диете в острый период ревматической атаки  употребляют не больше 1 л. Блюда готовят без соли.
употребляют не больше 1 л. Блюда готовят без соли.
Соль вводят в питание после улучшения состояния больного. Допускается 3-5 г соли за сутки.
Готовят блюда также без использования соли, а досаливают уже готовую еду.
В период удовлетворительного самочувствия в неактивную фазу болезни увеличивают количество белка, углеводов до 130 и 350 г соответственно.
Особенное значение при ревмокардите имеет достаточное употребление аскорбиновой кислоты, рутина, витаминов B1, B2.
Готовят пищу для больного на пару или отваривают. Исключено использование острых приправ и специй, наваристых бульонов.
Осложнения ревмокардита
До появления антибиотиков со стрептококковой инфекцией сложно было справиться даже при ранней диагностике и самом добросовестном лечении болезни.
У 40% больных, перенесших стрептококковую ангину или фарингит, развивалось поражение сердца, приводящее к формированию сердечного порока и смерти.
С изобретением препаратов, способных подавлять активность бактерий, удалось снизить количество осложнений и число летальных исходов.
Наиболее опасными осложнениями ревмокардита считаются:
* деформация, недостаточность клапанов сердца;
* аритмия;
* формирование тромбов в предсердиях;
* порок сердца.
Тяжелая степень ревмокардита способная привести к остановке сердца. Тромбы, образующиеся в сердце из-за застоя крови в предсердии, путешествуя по организму, попадают в мозг, повышая риск инсульта.
Если тромб проникает в коронарные сосуды, он может закупорить проток, провоцируя инфаркт.
Физические упражнения при ревмокардите
Основная первичная профилактика ревмокардита состоит в предупреждении стафилококковой инфекции.
Вторичная профилактика ревмокардита, которую осуществляют, когда человек уже перенес ревматическую атаку, состоит в предупреждении обострений.
Чтобы предупредить заражение гемолитическим стрептококком, необходимо:
* исключить проживание в холодных, сырых помещениях;
* своевременно лечить бактериальные инфекции носоглотки, санировать зубы;
* соблюдать постельный режим во время лечения ангины.
Для предупреждения рецидива ревмокардита весной и осенью профилактически вводят бициллин.
Прибегают также к приему в профилактических целях салицилатов, к которым относятся аспирин и амидопирин.
Препараты в таблетках принимают после выздоровления от ангины на протяжении 2 недель в течение 12 дней по 3 г аспирина или 3 г амидопирина в сутки.
К мерам профилактики обострения ревмокардита относится прием гормональных препаратов. Назначаются эти средства по индивидуальной схеме лечащим врачом ревматологом.
Одним из способов профилактики тяжелых осложнений стрептококковой ангины является удаление небных миндалин.
Ранее этот метод широко применялся в медицинской практике.
Но, как показывают современные исследования, операция тонзилэктомии не дает 100% результата и не снижает полностью риск развития порока сердца.

Закаливание организма, физические упражнения для профилактики ревмокардита используются с осторожностью.
Любая физическая активность вызывает усиление кровотока, что заставляет клапанный аппарат сердца работать с напряжением.
А закаливание может привести к переохлаждению и ослаблению иммунитета.
Физические нагрузки должны ограничиваться первое время после болезни лечебной физкультурой.
Упражнения должны быть щадящими. К утренней гимнастике можно днем добавить пешую прогулку, занятия йогой.
Через год после болезни с разрешения врача разрешаются занятия аэробикой, плаванием, велоспортом.
Запрещено заниматься силовым тренингом, командными видами спорта, прыжками, бегом с ускорениями.
Все эти виды спорта сопровождаются резким усилением сердечного выброса, перегружают клапанный аппарат сердца.
Не следует больным ревмокардитом посещать после занятий сауну, пользоваться в душевой разогревающими компрессами, мазями.
В завершении темы предлагаю интересный видеоматериал из интернета, в котором рассказывается о причинах детского ревматизма и осложнениях ревмокардита у детей.
Здоровья всем!






